Eksperymenty medyczne znane są ludzkości od najdawniejszych czasów. Z pewnością bez nich medycyna nie miałaby szans się rozwinąć. W tej historii jest jednak kilka czarnych kart. Jedną z nich jest okres II wojny światowej i działania nazistowskich lekarzy w obozach koncentracyjnych. Ci traktowali więźniów jako łatwo dostępny i tani materiał doświadczalny do prowadzenia eksperymentów z zakresu medycyny, patologii i genetyki. Ich „badania” służyły ideologicznym celom nazistowskiej teorii rasizmu oraz sprzeniewierzały się zupełnie zasadom etyki lekarskiej, której podstawy zawarte są w przysiędze Hipokratesa. Uczestników poddawano sterylizacji, elektrowstrząsom, zakażeniom, a także testowano na nich trucizny, czy sprawdzano ich reakcję na izolację lub ból. W latach 1945-1949 niektórzy sprawcy eksperymentów zostali osądzeni. Spośród 23 oskarżonych, siedmiu otrzymało karę śmierci, siedmiu zostało uniewinnionych, pozostałych skazano na kary od 10 do 20 lat pozbawienia wolności lub dożywocie.
Dramatyczne doświadczenia okresu II wojny światowej zmusiły ludzkość do przemyślenia podejścia do zagadnień bioetycznych. Na fali tych wydarzeń został uchwalony 19 sierpnia 1947 r. kodeks norymberski-pierwszy międzynarodowy dokument regulujący problematykę prowadzenia badań naukowych z udziałem człowieka. Sformułował go ten sam Międzynarodowy Trybunał Wojskowy, który sądził zbrodniarzy nazistowskich. Dokument był liczącym 10 punktów zbiorem zasad etycznych, gdzie zapisano min nadrzędne postanowienie, że udział człowieka w teście medycznym może być jedynie dobrowolny. Inne regulacje dotyczą maksymalnego dopuszczalnego stopnia ryzyka eksperymentów, sposobu ich prowadzenia, kwalifikacji osób prowadzących eksperyment, czy prawa każdego uczestnika do wycofania się z niego w dowolnej chwili.
Kodeks norymberski chociaż pozbawiony był mocy prawnej miał ogromne znaczenie, ponieważ stanowił podstawę dla wypracowania międzynarodowych i krajowych dokumentów zawierających zasady prowadzenia badań klinicznych oraz eksperymentów medycznych. Do aktów międzynarodowych w tym zakresie należą między innymi:
W Polsce uregulowania prawne dotyczące tej materii znajdziemy natomiast w Konstytucji Rzeczpospolitej Polskiej, Kodeksie Karnym oraz w Ustawie z dnia 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty, zaś w odniesieniu do badań klinicznych w Ustawie z dnia 6 września 2001 Prawo farmaceutyczne.
Aktem prawnym, który w szeroki i kompleksowy sposób nakreśla zasady prowadzenia eksperymentów medycznych w Polsce jest Ustawa o zawodach lekarza i lekarza dentysty.[1] Niniejszej problematyce poświęcony został jej rozdział czwarty. Znajdziemy tu m.in. definicję eksperymentu medycznego, a także innych pojęć takich jak np. uczestnik eksperymentu. Ponadto ustawa precyzuje jakie formalności należy spełnić, aby móc legalnie przeprowadzić eksperyment medyczny w naszym kraju. I tak Ustawa dzieli eksperymenty medyczne na lecznicze i badawcze. Eksperymentem leczniczym jest wprowadzenie nowych albo tylko częściowo wypróbowanych metod diagnostycznych, leczniczych lub profilaktycznych w celu osiągnięcia bezpośredniej korzyści dla zdrowia osoby chorej. Może on być przeprowadzony, jeżeli dotychczas stosowane metody nie są skuteczne albo jeżeli ich skuteczność nie jest wystarczająca.[2]Eksperyment badawczy ma na celu przede wszystkim rozszerzenie wiedzy medycznej. Może być on przeprowadzany zarówno na osobie chorej, jak i zdrowej. Przeprowadzenie eksperymentu badawczego jest dopuszczalne, gdy uczestnictwo w nim nie jest związane z ryzykiem albo też ryzyko jest minimalne i nie pozostaje w dysproporcji do możliwych pozytywnych rezultatów takiego eksperymentu.[3] Ustawa wyróżnia jeszcze jedną kategorię eksperymentu, a mianowicie prowadzenie badania materiału biologicznego, w tym genetycznego. Ponadto wprowadza ona definicję uczestnika eksperymentu medycznego, którym jest osoba, na której eksperyment medyczny jest bezpośrednio przeprowadzany.
Aby moc legalnie przeprowadzić eksperyment medyczny w Polsce należy uzyskać zgodę jego uczestnika lub przedstawiciela ustawowego tegoż[4]. Zanim taka zgoda zostanie wyrażona musi on otrzymać w formie ustnej oraz pisemnej zrozumiałą informację o eksperymencie. Zakres tej informacji jest bardzo szeroki i obejmuje min:
1) cel, pełny plan eksperymentu medycznego oraz ryzyko i korzyści związane z eksperymentem,
2) zakres i długość trwania procedur, które mają być stosowane, w szczególności wszelkie uciążliwości i zagrożenia dla zdrowia uczestnika związane z jego udziałem w eksperymencie,
3) ustalenia dotyczące sposobu reagowania na zdarzenia niepożądane oraz pytania i wątpliwości uczestnika,
4) środki powzięte w celu zapewnienia poszanowania życia prywatnego uczestnika oraz poufności jego danych osobowych,
6) zasady wypłaty odszkodowania w sytuacji powstania szkody.
Zgoda wymaga formy pisemnej. W przypadku niemożności wyrażenia jej w taki sposób, za równoważne uważa się wyrażenie zgody ustnie złożone w obecności dwóch bezstronnych świadków.
Drugim warunkiem który należy spełnić, aby móc legalnie przeprowadzić eksperyment medyczny w Polsce jest uzyskanie pozytywnej opinii komisji bioetycznej. Komisja bioetyczna to niezależna instytucja opiniująca i kontrolująca eksperymenty i badania kliniczne, najczęściej powoływana przez daną okręgową izbę lekarską. Liczy ona od 11 -15 osób, zaś jej członkami mogą być wyłącznie osoby posiadające wysoki autorytet moralny, wysokie kwalifikacje specjalistyczne oraz znaczące doświadczenie w sprawach z zakresu eksperymentów medycznych. Mogą to być oprócz lekarzy również przedstawiciele innych zawodów-prawnicy, duchowni, czy farmaceuci. Komisja bioetyczna wyraża opinię o projekcie eksperymentu medycznego w drodze uchwały, przy uwzględnieniu warunków przeprowadzania eksperymentu i kryteriów etycznych odnoszących się do prowadzenia eksperymentów z udziałem człowieka oraz celowości i wykonalności projektu.
Postępowanie w sprawie wydania opinii jest wszczynane na wniosek, który musi zawierać min:
1) oznaczenie osoby lub innego podmiotu zamierzającego przeprowadzić eksperyment, a w przypadku eksperymentu prowadzonego w dwóch lub więcej podmiotach - również nazwy wszystkich podmiotów, w których eksperyment ten ma być przeprowadzony,
2) tytuł eksperymentu medycznego i uzasadnienie co do jego celowości i wykonalności,
3) imię i nazwisko, adres oraz kwalifikacje zawodowe i naukowe osoby, która ma kierować eksperymentem medycznym,
4) informację o warunkach ubezpieczenia odpowiedzialności cywilnej uczestników,
5) dane o spodziewanych korzyściach leczniczych i poznawczych.
Do wniosku należy dołączyć min:
1) szczegółowy opis eksperymentu medycznego, w tym przewidywaną liczbę jego uczestników, miejsce i czas wykonywania eksperymentu medycznego, planowane procedury, warunki włączenia i wykluczenia uczestnika z eksperymentu medycznego, przyczyny przerwania eksperymentu medycznego oraz planowane wykorzystanie wyników eksperymentu medycznego;
2) dokumenty potwierdzające doświadczenie zawodowe i naukowe osoby, która ma kierować eksperymentem medycznym,
3) wzór informacji przeznaczonej dla uczestnika,
4) wzór formularza zgody uczestnika,
5) wzór oświadczenia o przyjęciu przez uczestnika warunków ubezpieczenia odpowiedzialności cywilnej,
6) wzór oświadczenia składanego przez uczestnika, w którym wyraża zgodę na przetwarzanie swoich danych związanych z udziałem w eksperymencie medycznym przez osobę lub podmiot przeprowadzający ten eksperyment,
7) zgodę kierownika podmiotu, w którym jest planowane przeprowadzenie eksperymentu medycznego.
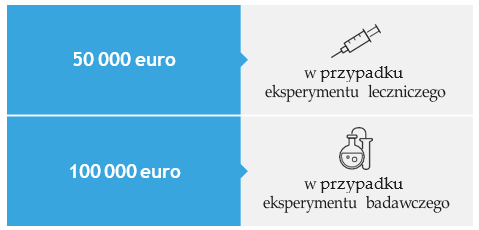
Cała ta procedura ma na celu zapewnienie maksymalnego bezpieczeństwa uczestnikom eksperymentu. Kolejnym krokiem w tym kierunku, a jednocześnie jedną z ważniejszych zmian wprowadzonych nowelizacją z 2021 roku jest obowiązkowe ubezpieczenie oc za szkody wynikłe z eksperymentów medycznych. Zgodnie z Ustawą eksperyment medyczny może być przeprowadzony pod warunkiem zawarcia umowy ubezpieczenia odpowiedzialności cywilnej. Zakres ubezpieczenia obowiązkowego określa Rozporządzenie Ministra Finansów, Funduszy i Polityki Regionalnej z dnia 23 grudnia 2020 r. w sprawie obowiązkowego ubezpieczenia odpowiedzialności cywilnej podmiotu przeprowadzającego eksperyment medyczny. Zgodnie z treścią tego Rozporządzenia obowiązkowym ubezpieczeniem OC objęta jest odpowiedzialność cywilna podmiotu przeprowadzającego eksperyment medyczny, zwanego dalej „ubezpieczonym”, za szkody wyrządzone jego działaniem lub zaniechaniem, uczestnikowi oraz osobie, której skutki eksperymentu mogą bezpośrednio dotknąć, w związku z przeprowadzanym eksperymentem medycznym, które to działanie lub zaniechanie miało miejsce w okresie ubezpieczenia. Obowiązek ubezpieczenia OC powstaje najpóźniej w dniu poprzedzającym dzień rozpoczęcia eksperymentu medycznego. Minimalna suma gwarancyjna ubezpieczenia OC, w okresie ubezpieczenia nie dłuższym niż 12 miesięcy, w odniesieniu do jednego zdarzenia oraz wszystkich zdarzeń, których skutki są objęte umową ubezpieczenia OC, wynosi równowartość w złotych:
Ubezpieczenie OC nie obejmuje szkód:
1) polegających na uszkodzeniu, zniszczeniu lub utracie rzeczy,
2) wyrządzonych przez osobę biorącą udział w przeprowadzaniu eksperymentu medycznego bez wymaganych prawem uprawnień lub kwalifikacji albo w okresie ich zawieszenia,
3) powstałych wskutek przeprowadzania eksperymentu medycznego bez uzyskania pozytywnej opinii komisji bioetycznej albo Odwoławczej Komisji Bioetycznej, albo wbrew jej warunkom,
4) powstałych wskutek przeprowadzania eksperymentu medycznego, którym kieruje osoba niespełniająca wymagań określonych Ustawie,
5) powstałych wskutek działań wojennych, rozruchów i zamieszek, a także aktów terroru,
6) kar umownych, wynikających z działania podjętego w okresie trwania ochrony ubezpieczeniowej lub zaniechania tego działania w tym okresie, w związku z przeprowadzanym przez ubezpieczonego eksperymentem medycznym.
Obowiązkowe ubezpieczenie zrodziło szereg pytań. Jednym z nich była wątpliwość, czy należycie zabezpiecza ono uczestników eksperymentu. Polisa OC uruchomi się bowiem jeśli podmiotowi przeprowadzającemu eksperyment można przypisać zawinione działalnie lub zaniechanie. Ciężar dowiedzenie tej okoliczności spoczywa zgodnie z art. 6 kodeksu cywilnego na uczestniku eksperymentu, co samo w sobie stanowi trudność. Ponadto warto zauważyć, że świadoma zgoda uczestnika na eksperyment, która jest warunkiem jego legalności, a którą wydaje on na podstawie szczegółowych informacji o ryzyku wyłącza winę ubezpieczonego badacza, a co za tym idzie odpowiedzialność Ubezpieczyciela. Dodatkowo Rozporządzenie zawiera dość szeroki katalog wyłączeń odpowiedzialności Ubezpieczyciela w sytuacjach na które uczestnik eksperymentu nie ma wpływu (takich jak przykładowo nie uzyskanie przez prowadzącego eksperyment pozytywnej opinii komisji bioetycznej), czego skutki obciążają finalnie uczestnika. Wątpliwości budzi również wysokość minimalnych sum gwarancyjnych wskazanych w Rozporządzeniu, które stanowią górną granicę odpowiedzialności Ubezpieczyciela, a są stosunkowo niskie i nie podlegają różnicowaniu w zależności od typu eksperymentu, związanego z nim ryzyka i liczby uczestników tegoż.
Obowiązkowe ubezpieczenie sprowokowało również wiele wątpliwości po stronie Ubezpieczycieli. Przede wszystkich powstało pytanie, kto faktycznie mu podlega i ma być Ubezpieczonym na polisie. Rozporządzenie posługuje się niejasnym pojęciem podmiotu przeprowadzającego eksperyment medyczny, zatem czy przez taki podmiot należy rozumieć konkretną grupę badawczą, czy też lekarza - osobę fizyczną prowadzącą eksperyment, a może ośrodek na którego terenie prowadzone jest badanie? [5] Kolejnym pytaniem było, co w sytuacji gdy dany eksperyment jest jednocześnie badaniem klinicznym, czy w wówczas powinno być zawarte podwójne ubezpieczenie- jedno zgodne z Rozporządzeniem z dnia 23 grudnia 2020 r. w sprawie obowiązkowego ubezpieczenia odpowiedzialności cywilnej podmiotu przeprowadzającego eksperyment medyczny, a drugie na podstawie Rozporządzenia z dnia 30 kwietnia 2004 r. w sprawie obowiązkowego ubezpieczenia odpowiedzialności cywilnej badacza i sponsora? Czy w przypadku szkody minimalne sumy gwarancyjne z obu tych ubezpieczeń się sumują?[6]
Te i inne wątpliwości sprawiły, że jedynie nieliczni Ubezpieczyciele na rynku przedstawiają konkurencyjne oferty w zakresie tego ubezpieczenia obowiązkowego- wśród nich można wymienić ERGO Hestię, Inter Polskę, PZU oraz Wiener. Składka ubezpieczeniowa waha się od kilkuset do kilku tysięcy złotych za eksperyment. Wyższa składka naliczana jest za eksperyment, którego przeprowadzenie wiąże się z ingerencją w tkankę pacjenta, niższa za eksperyment bez takiej ingerencji lub za badanie materiału biologicznego Możliwe jest zawarcie ubezpieczenia na okres odpowiadający czasowi trwania eksperymentu, nawet jeśli jest on dłuższy niż 12 miesięcy. Aby otrzymać ofertę trzeba wypełnić kwestionariusz oceny ryzyka, przy czym minimalnie trzeba odpowiedzieć na pytanie o przedmiot eksperymentu, stopień jego inwazyjności, nazwę prowadzącego, długość jego trwania, liczbę uczestników. ERGO Hestia przedstawia atrakcyjne oferty na pojedyncze eksperymenty, zaś w sytuacji kiedy dany podmiot planuje przeprowadzić większą ich ilość, może uzyskać bardzo dobrą ofertę w formie umowy generalnej. Korzyścią płynącą z podpisania takiej umowy jest szybki proces zawierania ubezpieczenia dzięki braku konieczności oceny ryzyka i kalkulacji ceny dla każdego eksperymentu medycznego osobno, ryczałtowo określona składka i gwarancja jej niezmienności w okresie ubezpieczenia.
Bibliografia:
Stanisław Sterkowicz, Zbrodnie hitlerowskiej medycyny, Bellona, 1990, ISBN 83-11-07738-X, OCLC 233445836
Barbara Krzyżewska, Kodeks Norymberski a autonomia jednostki, Studia Ecologiae et Bioethicae, 14(2016)3, 171-191 171
Małgorzata Serwach, Nowe zasady przeprowadzania eksperymentów medycznych na ludziach, Med. Prakt., 2021; 7-8
Przemysław Konieczniak, Eksperyment medyczny – sytuacja prawna po nowelizacji ustawy lekarskiej, Przegląd Prawa Medycznego,2021, T.3 1-2
Ustawa z dnia 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty (t.j. Dz. U. z 2022 r. poz. 1731 z późn. zm.).
Ustawa z dnia 6 września 2001 r. Prawo farmaceutyczne (t.j. Dz. U. z 2022 r. poz. 2301).
Rozporządzenie Ministra Finansów, funduszy i Polityki Regionalnej z dnia 23 grudnia 2020 r. w sprawie obowiązkowego ubezpieczenia odpowiedzialności cywilnej podmiotu przeprowadzającego eksperyment medyczny.
[1] W 2021 roku weszły w życie znowelizowane przepisy tej Ustawy w odniesieniu do eksperymentów medycznych właśnie.
[2] Przykład: Zastosowanie produktu leczniczego ATMP to jest mezenchymalnych komórek macierzystych pozyskanych z galarety Whartona sznura pępowinowego(WJMSC) u chorych na tocznia rumieniowatego układowego, u których zastosowane wcześniej leczenie nie przyniosło poprawy stanu klinicznego
[3] Przykład: Rozpoznanie i ocena poziomu zaburzeń snu u pacjentów z Long COVID- w populacji wrocławian
[4] Wyjątkowe sytuacje, kiedy zgoda taka nie jest wymagana wymienia art.25 a Ustawy
[5] Ministerstwo Zdrowia zdecydowało się na opublikowanie komunikatu, aby rozwiać wątpliwości w tym zakresie. Zgodnie z jego treścią podmiotem przeprowadzającym eksperyment jest podmiot, któremu można ten eksperyment przypisać jako jego projekt naukowo-badawczy.
[6] Ministerstwo Zdrowia odpowiedziało i na to pytanie. W komunikacie wyjaśniono, że przedmiotem ubezpieczenia jest eksperyment leczniczy albo eksperyment badawczy, z wyłączeniem przepisów określających odmienne zasady i tryb przeprowadzania badań klinicznych lub badań genetycznych. Oznacza to, że badacz i sponsor prowadzący badanie kliniczne, które jednocześnie jest eksperymentem medycznym, podlegają wyłącznie obowiązkowemu ubezpieczeniu OC badacza i sponsora

Kierownik ds. Ubezpieczeń Odpowiedzialności Cywilnej Zawodowej w Biurze Ubezpieczeń Korporacyjnych, z wykształcenia prawnik i filolog, absolwentka podyplomowych studiów z zakresu prawa medycznego. W grupie ERGO Hestia od 2003 roku.



